

他今年68岁,退休后生活还算清闲。但最近半年,他总被左腿的疼痛困扰着。
说不清是哪一天开始的,左腿就是不舒服,走路时隐隐作痛,休息一下能缓解,但过一阵又来了。起初他以为是年纪大了,膝关节出了问题,贴了膏药、抹了药油,效果都不大。疼了半年,最近一周更是加重了,走路都一瘸一拐的。
老伴催他去医院看看,他摆摆手说:“膝盖又不疼,就是大腿根儿酸胀,应该没啥大事。”可后来连蹲下站起来都费劲,跷二郎腿更是不可能了。他这才意识到,问题可能没那么简单。
后来老人来到一脉阳光南昌影像中心,影像医生听完他的描述,摸了摸他的髋部,问了一句:“您这个疼痛,是不是腹股沟那儿也感觉不舒服?”他一拍大腿:“对对对,就是那里!”医生点了点头:“建议您做个髋关节磁共振,问题很可能出在股骨头。”
相比X光只能看骨骼的大致形态,MRI能更清晰地显示骨骼内部的骨髓、软骨、滑膜、肌肉等软组织情况,是目前早期诊断股骨头坏死的“金标准”。
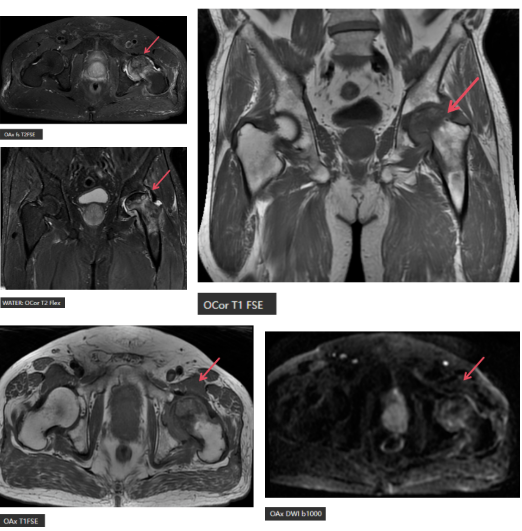
MR表现:左侧股骨头变扁,局部塌陷,骨质内见线状T1WI低信号,髋臼及股骨近端骨松质见片状T1WI低、T2WI压脂高信号,DWI高信号,周围滑膜增厚,邻近软组织肿胀,PD压脂信号增高,关节腔少量积液。
股骨头坏死,通俗地说,就是股骨头的血液供应出了问题,导致骨组织缺血、坏死、塌陷。多见于30~50岁人群,但老年人也不少见,约半数患者双侧股骨头都会受累。
它分为两大类:
①创伤性:最常见的是股骨颈骨折、髋关节脱位等外伤,直接破坏了供应股骨头的血管,导致血供中断,骨头“饿死”。
②非创伤性:原因更多,包括长期或大剂量使用激素(激素性)、长期大量饮酒(酒精性)、减压病(潜水员等职业)、镰刀细胞性贫血等。还有一些原因不明,叫特发性股骨头坏死。
本例患者68岁,虽然没有明确的外伤史,但长期饮酒史很可能是“元凶”。酒精会干扰脂肪代谢,导致骨髓内脂肪细胞肥大、血管内微血栓形成,最终造成股骨头缺血坏死。
股骨头坏死的早期症状并不典型,很多人像这位患者一样,以为是膝关节的问题,或者只是“老寒腿”犯了。其实,髋关节病变常常表现为“牵涉痛”——疼痛出现在其他地方,但病根却在髋部。
常见的症状包括:
①腹股沟深部、臀部、大腿前方甚至膝关节疼痛,尤其是活动后加重
②患侧肢体无法承受自身重量,走路跛行
③不能跷二郎腿,或者蹲下站起困难
④关节僵硬、活动范围受限
如果有这些症状,即使膝关节不疼,也要警惕髋关节的问题。这时候,去医院或影像中心做个髋关节X光或磁共振检查,非常必要。
为什么MRI能成为诊断股骨头坏死的首选检查?它的优势在哪里?
①早期发现:X光只能看到骨骼的形态变化,而股骨头坏死最早发生的是骨髓内的水肿和缺血,这些在X光上是看不见的。MRI能敏感地检测到骨髓水肿、坏死区与存活区的分界,比X光提前几个月甚至一两年发现病变。本例中的线状低信号、片状水肿,都是MRI的“专属发现”。
②精准分期:股骨头坏死的治疗与分期密切相关。MRI能清晰显示坏死的范围、有无塌陷、关节有无积液等,帮助医生判断是保守治疗(如药物、理疗、减重)还是手术治疗(如髓芯减压、植骨、人工髋关节置换)。
③无创、无辐射:与CT相比,MRI没有电离辐射,可以反复检查而不担心辐射累积。对于需要长期随访的患者尤其友好。
④多参数成像:MRI能通过不同序列反映组织的多种特性——T1WI看解剖结构,T2WI压脂看水肿,DWI看细胞密度...这些信息叠加在一起,让诊断更准确。
股骨头坏死虽然听起来吓人,但并非无解。关键在于早发现、早诊断、早干预。如果在骨髓水肿期就及时发现,通过药物、减重、避免负重等保守治疗,有可能避免或延缓股骨头的塌陷,保住自己的“原装”股骨头。一旦发展到塌陷期,就只能通过人工髋关节置换来解决问题了。
这位68岁的患者,虽然已经出现塌陷,但MRI的精准评估为后续治疗提供了清晰“地图”,让医生能准确判断病情、选择最合适的治疗方案。
清晰的影像,不仅是诊断的依据,更是保髋治疗的“导航仪”。







